陳先生在去年體檢時,發現右側甲狀腺有一顆1公分的結節,醫師請他一年後追蹤;一年後,結節長大為3公分,因此醫師為他安排了「細針穿刺」檢查,報告結果是「非典型細胞」(atypical cells),他焦慮得問醫師「這個是癌症嗎?」

甲狀腺結節與細針穿刺
之前有撰文介紹「甲狀腺結節」,可以點擊連結看更詳細的介紹。甲狀腺結節十分普遍,盛行率約兩成,其中九成是良性的。
甲狀腺「細針穿刺」的原理,則是在超音波導引下,從結節抽取細胞化驗。介紹及影片,亦可點擊連結,有進一步的介紹。
「細針穿刺」的報告判讀
從甲狀腺結節抽取細胞後,病理科醫師會觀察取出的細胞,將結果分成六類,分類的方法稱為「The Bethesda System for Reporting Thyroid Cytopathology」(TBSRTC,或更簡稱為TBS)。這套細胞學分類目前沒有正式的中文譯名,就稱作「TBSRTC細胞學分類系統」或更簡稱為「TBS細胞學」。
TBSRTC細胞學分類系統
TBS細胞學分類系統,將細針穿刺的結果分成六類,由羅馬數字編碼,從I到VI,各自對應不同的惡性機率;惡性機率最低的是第II類,機率為0-3%;機率最高的是第VI類,機率為97-99%,如下表:
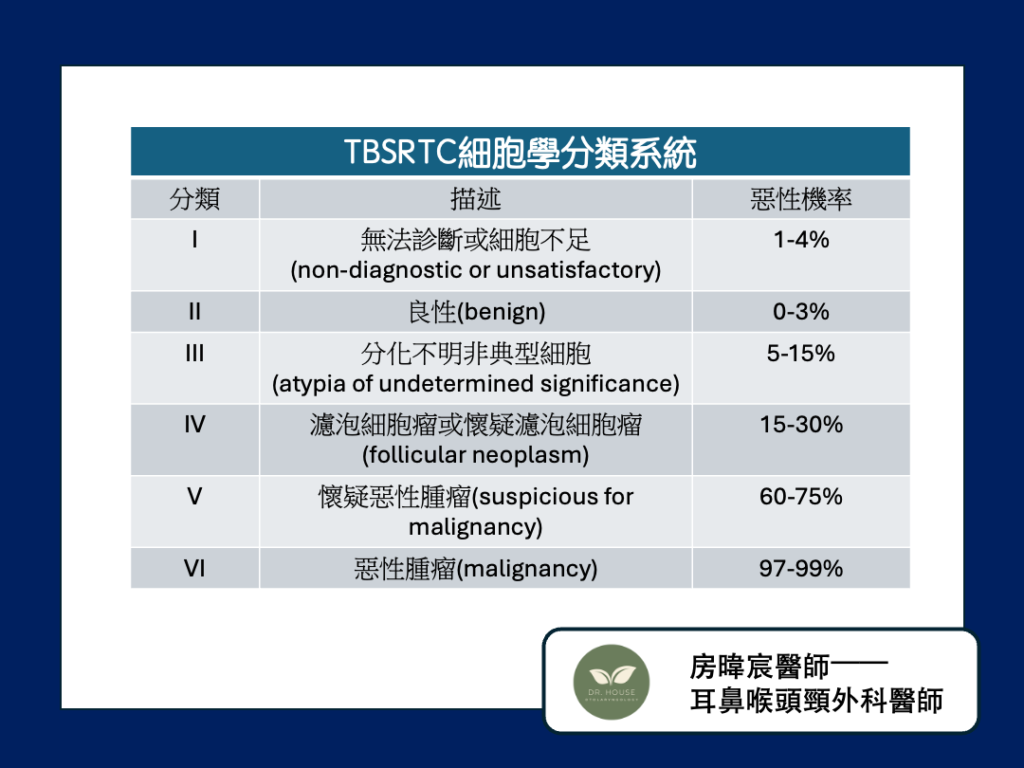
TBS細胞學第I類
TBS細胞學第I類是比較特別的情況,代表「無法診斷」(non-diagnostic)或「細胞不足」(unsatisfactory),而不是惡性機率最低的情況。
這可能是因為甲狀腺結節較小,一次能抽取的細胞不足;或者甲狀腺結節大部分由水組成(也就是「甲狀腺囊腫」的情況),裡面細胞很少;病理科醫師就會判定為TBS細胞學第I類。
若報告出現TBS細胞學第I類,就要跟臨床醫師討論;若是因為結節太小導致細胞不夠,可以再次穿刺,或者定期追蹤;若是因為甲狀腺結節大部分是水(甲狀腺囊腫),則可以追蹤即可。
建議手術的情形
TBS細胞學第IV類以上,因為惡性的機率相對較高,美國甲狀腺醫學會的治療指引建議手術處理,但因為每個人情況不同,仍需與醫師個別討論。
另外,開刀出來的結果仍然可能出現良性,即便是惡性等級最高的第VI類,惡性機率為97-99%,仍有1-3%開刀的結果為良性。
TBS細胞學第III類,則是一個介於良性與惡性中間的等級,此時惡性的機率是5-15%,依據美國甲狀腺醫學會的指引,可以考慮再做一次細針穿刺確認,但也可以直接將結節切除。
結語
甲狀腺細針穿刺很好的幫助我們判斷結節的良惡性,但不代表全部。
惡性機率最低的TBS第II類,仍可能有變化,須依醫囑定期追蹤;惡性機率最高的第VI類,雖然治療指引建議手術,但開刀結果仍有可能是良性。醫學有其極限,正確理解報告的意涵,可以輔助我們做下一步的決定。